Respuestas cortesía de Aristides D oleo Maldonado ( @AristidesDoleo ), Cristina Ojeda Thies (@ojedathies), Antonio Sánchez Fernández (@AnSanFer_Dr) y Miguel Vázquez Gómez (@miguelvazquezdr)
Estas respuestas sólo reflejan la opinión de aquellos voluntarios que han elegido participar en la Iniciativa MIR 2.0 de respuesta al examen MIR de enero de 2023. (La numeración se corresponde con la Versión 0 del examen)
3. Pregunta asociada a la imagen 3.

Mujer de 78 años, sin antecedentes médicos de interés, que presenta la fractura-luxación de húmero proximal mostrada en la imagen. ¿Cuál es el tratamiento más recomendable?:
1 Clavo trocantérico largo acerrojado proximal y distal.
2 Rehabilitación intensiva inmediata sin inmovilización.
3 Inmovilización con yeso braquial colgante de Caldwell.
4 Artroplastia glenohumeral
Solución: 4.
Comentario:
Lo importante es conseguir una reducción adecuada. En una paciente añosa es esperable mala calidad ósea por lo que puede terminar en artroplastia. Ahora bien, creo que de entrada lo que debes intentar es una reducción cerrada ,si esto no es posible, entonces una reducción abierta. Aquí puede acabar en osteosíntesis (con placa o clavo) o con artroplastia.
@ojedathies
Nº 3 – 4: Es una fractura-luxación de húmero proximal en paciente mayor, riesgo muy alto de necrosis avascular. La opción más correcta es la D (Artroplastia).
Ninguna otra opción menciona reducir la luxación, por lo que por eliminación también se puede adivinar.
23. Pregunta asociada a la imagen 23.

Varón de 80 años, sin antecedentes de interés, que refiere dolor cervical progresivo e incapaci- tante que no cede con tratamiento analgésico. En la imagen de TC ¿cuál es el diagnóstico más probable y su posible origen?:
1 Espondilosis de origen degenerativo.
2 Espondilodiscitis de origen infeccioso.
3 Metástasis blásticas por un cáncer de próstata.
4 Metástasis líticas por un cáncer de pulmón.
Solución: 3
Comentario:
@ojedathies
Nº 23 – 3: Si miramos bien la imagen de la TC, se ven lesiones blásticas en varias vértebras. Aunque el paciente tenga también espondilosis degenerativa (tiene 80 años!!), la ausencia de mejora con analgesia, el empeoramiento y los hallazgos TC sugieren que es la opción 3.
97. Varón de 52 años, diabético, que consulta por pie caído derecho indoloro. En la exploración hay debilidad del músculo tibial anterior y peroneos derechos, con reflejo rotuliano y aquíleos preser- vados. ¿Cuál es el diagnóstico más probable?:
1. Radiculopatía S1 derecha.
2. Mononeuropatía del ciático poplíteo externo derecho.
3. Radiculopatía L5 derecha.
4. Amiotrofia diabética.
Nº 97 – 2: Pie caído, afectación tibial ant. + peroneos con reflejos intactos -> pensar en lesión del CPE. Reflejo Aquileo intacto descarta la radiculopatía S1, quedando la radiculopatía L5 como duda. Para eso la pista es «indoloro» (en modo MIR). La amiotrofia da dolor+debilidad
108. Varón de 55 años sin antecedentes de interés que tras realizar un esfuerzo nota dolor lumbar irradiado hacia el miembro inferior derecho por la parte anterolateral del muslo y cara anterior de la rodilla. Exploración: maniobra de Lasègue positiva a 40 º, reflejo rotuliano disminuido y dificultad para la marcha de talones. ¿Cuál es el diagnóstico más probable?:
1 Hernia discal L2-L3 derecha.
2 Hernia discal L3-L4 derecha.
3 Hernia discal L4-L5 derecha.
4 Hernia discal L5-S1 derecha.
Solución:
Comentario:
La sensibilidad de cara anterior de muslo corresponde a L4 así como el reflejo rotuliano también corresponde a esta raíz.
Marcha de talones difícil: implica debilidad del tibial anterior.
Nº 108 – 3: El dermatomo + reflejo rotuliano corresponde a raíz L4, y la debilidad de marcha de talones es normalmente la raíz L5 (puede ser L4). Apunta hacía hernia L4-L5 con afectación foraminal de la raíz L4 y paracentral de la L5.
109. Acude a urgencias un paciente de 5 años con fiebre de 48 horas de evolución, con mala respuesta a los antitérmicos y rechazo al apoyo del miembro inferior izquierdo. En la exploración física se observa limitación de la movilidad de la cadera. En la analítica aumento de la PCR y leucocitosis. ¿Qué prueba complementaria se debe solicitar en primer lugar?:
1 Radiografía de cadera.
2 Ecografía de cadera.
3 RM de ambas caderas.
4 Artrografía de cadera.
Solución:
2 ecografía.
Comentario:
Creo que podría impugnarse dado que en un servicio de urgencias se pedirían ambas. Aquí hay que sospechar una artritis séptica de cadera y una ecografía vería un aumento del líquido articular en la cadera. En un primer momento la radiografía no aportaría información.
Nº 109 – 2: Cadera del niño = clásica MIR. Edad, tiempo evolución, fiebre, leucos, PCR… pensar artritis séptica. No hay pistas de sinovitis transitoria o Perthes. La Rx sería normal (pero se hace en urgencias) y lo que da el diagnóstico es la eco de cadera (y punción guiada).
110. Mujer de 82 años con antecedentes de insuficiencia cardíaca congestiva y cáncer de mama que consulta por una fractura de muñeca izquierda. La fractura es estable, no es conminuta ni presenta trazos intraarticulares. ¿Cuál de los siguientes tratamientos es el más adecuado?:
1 Reducción cerrada y yeso antebraquial.
2 Artroplastia total de muñeca.
3 Osteosíntesis con placas dorsal y volar.
4 No inmovilizar, rehabilitación inmediata.
Solución:1
Comentario:
Nos habla de una paciente con un perfil más acorde a tratamientos no quirúrgicos y nos hablan de una lesión no desplazada, estable, no conminuta y sin afectación articular que tampoco sería quirúrgica en un paciente de mejor perfil, en general.
Nº 110 – 1: Colles = clásico del MIR. Todos los elementos son favorables al tratamiento conservador con reducción cerrada + yeso antebraquial (estable, sin conminución, extraarticular, paciente mayor…).
No debería dar problemas a los candidatos.
111. Empleada de hogar de 35 años, sin antecedentes de interés, diestra, que refiere dolor en 5º dedo de mano izquierda y en cara interna de antebrazo izquierdo acompañado de acorchamiento y pérdida parcial de sensibilidad. ¿Cuál sería la primera sospecha diagnóstica?:
1 Síndrome del túnel carpiano.
2 Hernia discal cervical C3-C4.
3 Compresión cubital epitroclear.
4 Tendinitis de De Quervain.
Solución:3
Comentario:
Sintomatología cubital desde antebrazo.
Nº 111 – 3: Dolor 5º dedo + cara medial antebrazo, y pérdida de sensibilidad, es sugestiva de compresión del n. cubital en el canal epitroclear (muy común en empleadas domésticas). La duda sería una radiculopatía C8 pero no dan la opción.
112. Respecto a la pseudoartrosis del escafoides, señale la afirmación INCORRECTA:
1 Suele cursar con una necrosis del fragmento distal de la fractura.
2 Puede cursar de manera asintomática.
3 A largo plazo suele provocar una artrosis radiocarpiana.
4 En estadios iniciales el tratamiento de elección es la fijación de la fractura y aporte de injerto óseo.
Respuesta:
1, es proximal
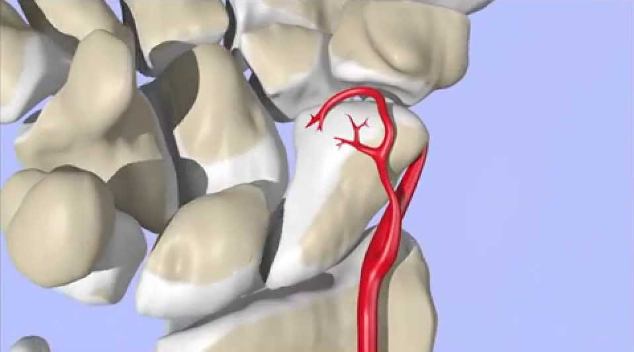
Comentario: Nº 112 – 1: Otra pregunta muy asequible. Machacado en la carrera y academias; la arteria entra al escafoides por el polo distal y el que tiene la circulación precaria es el proximal. Adjunto dibujo de la arteria. Las demás son ciertas.
113, Varón de 69 años, con índice de masa corporal 37 y gran obesidad central (abdominal) que aqueja dolor lumbar incapacitante que se extiende hasta ambas regiones glúteas, pero no irradia a miembros inferiores. Le impide permanecer de pie quieto y caminar más de 10 minutos, pero desaparece sentado y en la cama. La maniobra de Lasègue es negativa. ¿Cuál es el diagnóstico más probable?:
1 Hernia discal a nivel L5-S1.
2 Estenosis de canal lumbar.
3 Hernia discal a nivel L4-L5.
4 Espondilodiscitis bacteriana.
Solución: 2
Comentario: Nº 113 – 2. Todos los datos (obesidad abdominal, dolor glúteo, no afectación MMII, Lasègue normal, mejoría sentado con claudicación al caminar…) apuntan a estenosis del canal con claudicación neurogénica. No hay datos ni de hernia discal ni de espondilodiscitis.
114. Ante una lesión diafisaria de húmero de carácter lítico que afecta a la totalidad del diámetro del hueso en un varón de 67 años con el antecedente de un cáncer de pulmón (supervivencia estimada superior a 2 años) y que le provoca dolor continuo mal controlado. ¿Cuál de las siguientes es la mejor actitud terapéutica?:
1 Actitud expectante, ya que se trata de un hueso sin carga, lo que reduce el riesgo de fractura.
2 Aplicación de mórficos a dosis altas para controlar el dolor que le permitan realizar fisioterapia para recuperar la función.
3 Ajustar un yeso de forma correcta para disminuir el riesgo de fractura.
4 Colocación de un clavo endomedular acerrojado.
Respuesta: 4
Comentario:
Para calidad de vida, procedimiento poco agresivo para mejorar el dolor.
Escala de Mirels: Dolor continuo mal controlado: 3 puntos Litica: 3 puntos Todo el diametro del hueso: 3 puntos MMSS: 1 punto 9 o mas puntos: fijar
Nº 114 – 4: La escala de Mirels ha caído varias veces en el MIR. Todos los datos son 3 puntos (dolor importante, todo el diámetro, lítico) salvo que esté en miembro superior (1 punto). 9 o más puntos: enclavado profiláctico. Con 2 años de supervivencia el yeso es una putada.
117. Mujer de 81 años asmática que utiliza los corticoides de forma frecuente para controlar los brotes de broncoespasmo y que consulta porque tiene un dolor agudo intenso en la región dorso- lumbar después de caer en casa desde una silla. ¿Cuál de las siguientes es la actitud más recomendable a seguir?:
1 Solicitar de forma urgente radiografías de columna dorsal y lumbar y pautar tratamiento analgésico para el dolor.
2 Solicitar una RM de columna dorsal y lumbar y pautar tratamiento analgésico y reposo para el dolor.
3 Pautar tratamiento analgésico y empezar tratamiento antirreabsortivo.
4 Solicitar una densitometría, pautar tratamiento analgésico y empezar con tratamiento antireabsortivo, calcio y vitamina D.
Respuesta: 1
Comentario: Nº 117 – 1. Mayor, corticoterapia, dolor raquideo intenso tras caída -> pensar en fractura osteoporótica, se confirma con Rx. La RM si hay sospecha con Rx normal. Ek tratamiento de la osteoporosis toca también, pero predomina el diagnóstico y la analgesia.
Mucha suerte a todos y después de corregir, a descansar, que bien os lo habéis ganado
LAS RESPUESTAS TAMBIÉN SE PUBLICARÁN EN LOS DIFERENTES BLOGS DE LOS PROFESIONALES QUE PARTICIPAN EN LA INICIATIVA.
Puedes comentar sobre este tema en el foro
OS PEDIMOS DESDE AQUÍ LA MÁXIMA DIFUSIÓN A LA INICIATIVA PARA QUE LLEGUE AL MÁXIMO DE OPOSITORES MIR PRESENTES Y FUTUROS PARA QUE LES SEA DE AYUDA.